Es indudable, que como embriólogo debemos conocer a la perfección la morfología de los gametos y embriones. Estos, son nuestros pacientes directos, aquellos con los que trabajamos a diario en el laboratorio. De esta forma, podemos dar, a veces, a las parejas un diagnóstico a su esterilidad y también transferir los embriones con mayores probabilidades de implantación.
En esta serie de entradas, vamos a explicar de manera muy gráfica la morfología de los gametos y embriones, además de conocer como afectan las alteraciones que pueden presentar a la capacidad desarrollo embrionario y de implantación.
Comenzaremos con los gametos, células haploides precursoras de formar los embriones. El gameto masculino es el espermatozoide, de un tamaño mucho menor que el femenino, pero producido en cantidades mucho mayores a lo largo de la vida del varón.
El espermatozoide:
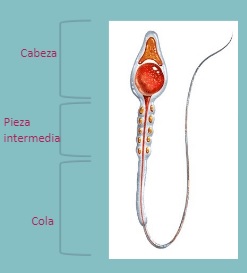 Cabeza: de forma ovalada y regular con unas 5 micras de longitud. El acrosoma debe ser el 70% de su volumen y contiene las enzimas encargadas de digerir la zona pelúcida del ovocito. El núcleo contiene el ADN que aporta el padre al embrión.
Cabeza: de forma ovalada y regular con unas 5 micras de longitud. El acrosoma debe ser el 70% de su volumen y contiene las enzimas encargadas de digerir la zona pelúcida del ovocito. El núcleo contiene el ADN que aporta el padre al embrión.
Pieza intermedia: su tamaño debe ser semejante al de la cabeza. Se puede decir que es el motor del espermatozoide, contiene mitocondrias que generan la energía para que el gameto se mueva.
Cola: su longitud total es de unas 45 micras y no debe presentar ningún tipo de rotura. Es la encargada de impulsar el movimiento del espermatozoide usando la energía originada en las mitocondrias de la pieza intermedia.
El espermatozoide puede presentar alteraciones tanto en la cabeza, pieza intermedia y cola. Cabe destacar, que estas malformaciones espermáticas no guardan relación con malformaciones en los nacidos, ya que estas alteraciones se debe a la producción de los gametos. A continuación, se muestran las alteraciones que pueden sufrir los espermatozoides agrupados por sus partes:
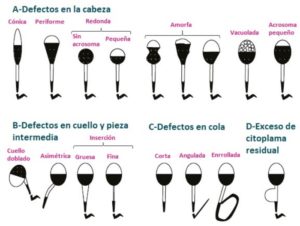 Índice de teratozoospermia: con este índice podemos calcular el número de defectos que contiene la muestra espermática. Se calcula dividendo el total de defectos encontrados en los espermatozoides entre el total de espermatozoides contados:
Índice de teratozoospermia: con este índice podemos calcular el número de defectos que contiene la muestra espermática. Se calcula dividendo el total de defectos encontrados en los espermatozoides entre el total de espermatozoides contados:
ITZ: (c+pi+c)/total
El valor debe ser entre 1-3. Cuanto más se acerque al 1, menos defectos tendrán los espermatozoides, cuanto más se acerque a 3, será mayor el número de espermatozoides con más de un defecto.
El óvulo:
Al realizar una punción folicular, los embriólogos con ayuda de un estereoscopio buscan en el líquido folicular los complejos corona-cúmulos-ovocitos (CCO). Este complejo está formado por el gameto femenino rodeado de células de la granulosa, mucho más pequeñas que el ovocito. Aunque no existen pruebas concluyentes, en ocasiones se encuentra relación entre el estado de madurez ovocitario y la estructura del complejo externo de células de la granulosa.

En el laboratorio, a nivel morfológico, podemos encontrar tres tipos de maduración ovocitaria diferentes, y según su estado, podremos usarlos para realizar técnicas de reproducción asistida o no.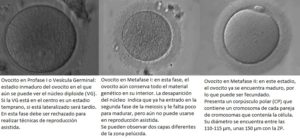
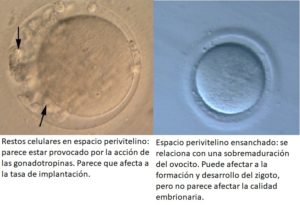
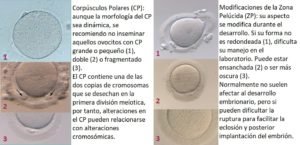
Los oocitos considerados de buena calidad en metafase II, deben ser redondeados, presentar un citoplasma nítido y moderadamente granuloso, con espacio perivitelino pequeño, un solo corpúsculo polar íntegro y una zona pelúcida clara. Si bien, casi la mitad de los oocitos obtenidos en los tratamientos de reproducción asistida presentan algún tipo de anomalía que pueden afectar al desarrollo embrionario.
A continuación, se expondrán las diferentes anomalías citoplasmáticas que pueden presentar los ovocitos en Metafase II.
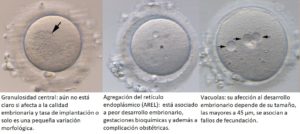
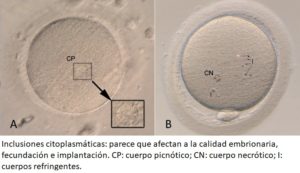
A continuación, se expondrán las diferentes anomalías acitoplasmáticas que pueden presentar los ovocitos en Metafase II.
Ya hemos descrito como son los gametos humanos y sus principales alteraciones, recalcando además, como afectan a la posterior calidad de los embriones y sus posibilidades de implantación.
No dudes en registrarte en nuestra web para recibir las nuevas entradas al blog y conocer la morfología de las siguientes etapas del desarrollo embrionario.
Tras la fecundación, se origina el zigoto, descúbrelo en el siguiente enlace:
Bibliografía:
- WHO laboratory manual for the examitation and processing of human semen. 6ª Edition.
- Atlas of Human Embryology: from Oocytes to Preimplantation Embryos. Human Reproduction Vol. 27 Supplement 1 August 2012.
- Cuadernos de embriología clínica. Criterios ASEBIR de Valoración Morfológica de Oocitos, Embriones Tempranos y Blastocistos Humanos.

Leave a Reply