Fecundación in vitro (FIV/ICISI)
La fecundación in vitro es una técnica compleja que ofrece mayores garantías de éxito, llegando a superar en algunos casos el 50% de tasas de gestación. De forma general se conoce como fecundación in vitro, pero debemos saber que este nombre incluye dos técnicas diferentes, la fecundación in vitro tradicional (FIV) y la microinyección intracitoplasmática de espermatozoides (ICSI), actualmente, la más usada.
Tras realizar el estudio de fertilidad, se procede siguiendo los siguientes pasos:
1-Estimulación ovárica: al igual que en la inseminación artificial, la mujer debe someterse a un tratamiento hormonal, esta vez con una mayores dosis, que comenzará en el 2º-3º día del ciclo. Acudirá a consulta para revisiones ecográficas, y cuando la mayoría de los folículos tengan un tamaño superior a 17 mm, se programará la ovulación mediante la administración de hCG y la punción folicular.
2-Punción folicular: pasadas 34-36 horas tras la administración del medicamento que desencadena la ovulación, la paciente acudirá a la clínica y mediante una cirugía ambulatoria ecoguiada, se procederá a la extracción de sus óvulos. Estos serán recogidos por el equipo de laboratorio, y se guardarán en una incubadora hasta realizar los siguientes pasos.
3-Procesado muestra seminal: la muestra seminal se recogerá siguiendo las mismas indicaciones que para un seminograma. Posteriormente se procesa, seleccionando a los espermatozoides con mejor movilidad y morfología.
4-Inseminación: este punto es diferente según se realice FIV o ICSI, por lo que se explicarán cómo se procede en cada una de las técnicas:
- FIV: en este caso, se coloca en una placa los óvulos con una pequeña cantidad de espermatozoides, y estos nadan hasta los óvulos para fecundarlos.
- ICSI: los óvulos deben ser tratados para eliminar las células que lo rodean, posteriormente, bajo un microscopio óptico inyectar un espermatozoide dentro de cada óvulo. Esta técnica es más compleja y selectiva, ya que en este caso, el embriólogo selecciona uno a uno los espermatozoides a usar.
5-Observación de la fecundación: pasadas 17-20 horas tras la fecundación, el embriólogo debe observar cuántos óvulos han sido fecundados y comprobar si se ha realizado de forma correcta. En caso de realizar FIV, lo primero que se debe hacer es eliminar el cúmulo de células que rodean al óvulo, para posteriormente observarlos al microscopio, En caso de ICSI, se procederá directamente a la observación, ya que esas células fueron retiradas anteriormente.
6-Cultivo embrionario: los embriones deben ser cultivados en unas condiciones controladas de temperaturas y concentración de gases. Normalmente, se observan una vez al día por el equipo de embriólogos para comprobar su evolución y desarrollo. Este cultivo puede ser corto, y transferir pre-embriones en día 2 o 3, o largo, transfiriendo blastocistos en día 5 o 6.
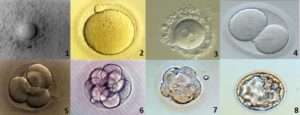
7-Transferencia embrionaria: el día de la transferencia embrionaria, el equipo médico y de laboratorio aconsejará a la pareja sobre el número de embriones a transferir, existiendo una tendencia a la transferencia única. Este consejo, se debe basar en la calidad de los embriones, factor de esterilidad y la historia reproductiva de la pareja. Al igual que en la inseminación artificial, la paciente deberá realizarse una prueba de embarazo pasados 10-15 días, para comprobar si el resultado es positivo.
8-Congelación de embriones: una vez realizada la transferencia embrionaria, los embriones sobrantes se seguirán observando, y en caso de tener la calidad adecuada, podrán ser vitrificados para transferencias posteriores .
La técnica FIV-ICSI sería recomendada en los siguientes casos:
- Parejas que se han realizado 4-6 ciclos de inseminación artificial sin éxito.
- Edad recomendable de la mujer inferior a 38 años.
- Trompas de falopio no funcionales, sea por causas naturales o por ligadura de trompas.
- Bajo recuento folicular en ecografía.
- Bajo recuento espermático, en casos severos, aplicar directamente ICSI.
- Pacientes con muestras seminales valiosas, obtenidas por biopsia testicular, semen congelado por tratamientos oncológicos o pacientes con enfermedad infecciosa, como VIH o hepatitis.
- En caso de necesitar realizar estudio genético a los embriones.
Técnicas complementarias a la FIV-ICSI:
Actualmente, existe un elevado número de técnicas complementarias, que usadas de forma adecuada, pueden ayudar a optimizar y mejorar los resultados en un ciclo de FIV-ICSI:
Gracias a estos equipos, el equipo clínico obtiene más información sobre el desarrollo embrionario. Consisten en incubadores con cámaras incorporadas, que van captando imágenes de los embriones de forma continua, ofreciendo la posibilidad de editar un pequeño video, donde se vea el desarrollo completo de los embriones. En este caso, no sería necesario sacar los embriones para observarlos al microscopio a diario, por lo que además de tener más información sobre su evolución, se les molesta menos.
Aunque su uso cada vez es más extendido, su elevado coste hace que no esté presente en todos los laboratorios.
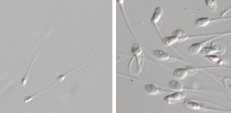
Drch: espermatozoides obsevados con un microscopio IMSI.
La inyección intracitoplasmática de espermatozoides seleccionados morfológicamente permite una selección más exhaustiva de los espermatozoides. Normalmente, al realizar una ICSI, el embriólogo trabaja a un aumento de 400x, mientras que por la tecnología de IMSI, se sobrepasan las 6000x.
Este equipo presenta como desventajas que es muy costoso, y no todos los laboratorios cuentan con él, además de aumentar el tiempo necesario para realizar la técnica, debido a que se hace una mejor selección del espermatozoide. Sin embargo, ofrece buenos resultados en pacientes que presenten alteraciones en el seminograma, con un recuento muy bajo y morfología muy alterada y en aquellas muestras con elevada fragmentación del ADN espermático. También se indica en parejas con fallos previos en FIV-ICSI, con mal desarrollo embrionario, fallo de implantación, así como parejas con esterilidad de origen desconocido de larga duración.
Conocido como ICSI fisiológico, nos permite realizar una selección espermática discriminando de forma objetiva espermatozoides maduros. Esta técnica se realiza usando una placa que contiene hialuronato, molécula semejante a la presente en el cúmulo que rodea al óvulo, y que el espermatozoide debe reconocer para unirse a ella y comenzar el proceso de fecundación. De esta forma, el embriólogo reconocerá a los espermatozoides maduros debido a que estos se pegan al fondo de la placa, que contiene la molécula, quedando aquellos espermatozoides no maduros, nadando libremente.
Gracias al uso de PICSI, se aumentan las tasas de embarazo y se consigue disminuir las de aborto, pero esta técnica no ofrece buenos resultados cuando la movilidad espermática es baja. Se aconseja realizar en parejas donde el varón presente una alta fragmentación espermática o FISH alterado, sospecha de abortos de repetición por factor masculino, así como esterilidad de origen desconocido y fallos repetidos de FIV-ICSI.
La separación magnética por columnas de anexina, al igual que el PICSI, ofrece una forma objetiva de seleccionar espermatozoides. En este caso, discriminamos entre espermatozoides óptimos para la fecundación de aquellos que presentan marcadores de apoptosis, cuyo fin es morir. Los espermatozoides apoptóticos, presentan una membrana celular diferente al resto, con alto contenido en fosfatidilserina. Al realizar el MACS, la muestra seminal se incuba con anexina V, que lleva unidas esferas magnéticas. La anexina V se pega a la fosfatidilserina y este complejo, al pasar por un campo magnético es retenido gracias a las esferas magnéticas, dejando pasar solo a los espermatozoides sanos a los que no se unió la anexina V.
al igual que el PICSI, ofrece una forma objetiva de seleccionar espermatozoides. En este caso, discriminamos entre espermatozoides óptimos para la fecundación de aquellos que presentan marcadores de apoptosis, cuyo fin es morir. Los espermatozoides apoptóticos, presentan una membrana celular diferente al resto, con alto contenido en fosfatidilserina. Al realizar el MACS, la muestra seminal se incuba con anexina V, que lleva unidas esferas magnéticas. La anexina V se pega a la fosfatidilserina y este complejo, al pasar por un campo magnético es retenido gracias a las esferas magnéticas, dejando pasar solo a los espermatozoides sanos a los que no se unió la anexina V.
El MACS se suele usar para muestras destinadas ICSI, aunque si el número de espermatozoides recuperados es elevado, se puede usar para inseminación artificial y fecundación in vitro tradicional. Esta técnica, se indica en casos de alta fragmentación de ADN espermático de cadena simple, y en parejas que se hayan realizado tratamientos anteriores de FIV-ICSI con fallos de implantación, baja tasa de fecundación o mala calidad ovocitaria, no relacionadas con el ovocito, así como abortos de repetición.
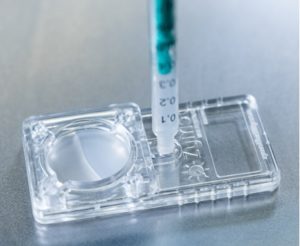 La microfluidómica permite seleccionar espermatozoides con mejor movilidad y morfología. En el mercado podemos encontrar varios tipos de dispositivos que permiten una mejor selección espermática.
La microfluidómica permite seleccionar espermatozoides con mejor movilidad y morfología. En el mercado podemos encontrar varios tipos de dispositivos que permiten una mejor selección espermática.
El uso de estos dispositivos, disminuye las tasas de fallo de implantación y abortos de repetición en aquellos pacientes que presenten una alta fragmentación de cadena doble o simple del ADN y un lento desarrollo embrionario en ciclos anteriores. Además, el uso de la muestra seminal sin tratar previamente, disminuye los daños que se producen durante su manipulación, evitando la formación de especies reactivas de oxígeno, que afectan a la calidad espermática.
Esta técnica no se aconseja en pacientes con un factor masculino severo, ni usar en muestras criopreservadas.
Existen casos en los que el espermatozoide por sí solo no puede activar al ovocito, por lo que un medio rico en calcio puede ayudar a esta activación, necesaria para que se produzca la fecundación de forma correcta.
Esta sencilla técnica es recomendable en pacientes que hayan presentado ciclos anteriores de FIV-ICSI con bajas tasas de fecundación, elevada edad de la mujer, que indicaría una posible baja calidad ovocitaria y por último, por una incompetencia espermática, producida por un mal desarrollo del acrosoma espermático.
