Causas testiculares
Las causas testiculares son aquellas que afectan a la formación espermática a nivel del testículo. Suelen estar causadas por agentes externos, genéticos o anatómicos.
Criptorquidia
Esta patología congénita se produce durante el desarrollo fetal, cuando uno o ambos testículos se quedan en el canal inguinal o cavidad abdominal, sin llegar a su lugar correcto, la bolsa escrotal.
Existen diversos factores que originan la criptorquidia, destacando alguna malformación anatómica que impida la correcta migración de los testículos al escroto, bajo peso al nacer, contacto durante la gestación con tabaco, alcohol o tóxicos, insuficiencias hormonales que causen desarrollos anormales del aparato genital y causas genéticas como microdeleciones del cromosoma Y o síndrome de Klinefelter y Prader-Willi, entre otros.
Para diagnosticar si el bebé tiene criptorquidia, se debe palpar la bolsa escrotal para ver si contiene los dos testículos, si no es así, se deberán buscar en el canal inguinal, en caso de no encontrarse, se procederá con técnicas ecográficas o resonancia magnética, en último caso.
Si la criptorquidia es bilateral, se recomienda realizar cariotipo y determinación hormonal para descartar una anorquia, ya que estos pacientes suelen presentar valores altos de FSH, disminuidos de TSH e inhibina B y ausencia de la hormona inhibidora mülleriana.
Actualmente, el tratamiento recomendado para tratar esta patología es la orquidopexia, cirugía que debe ser realizada antes de que el bebé cumpla los 18 meses, para obtener mejores resultados.
Además de afectar a la fertilidad del varón, debido a que los testículos no se encuentran dentro de la bolsa escrotal para producir los espermatozoides a una temperatura inferior a la del cuerpo humano, esta patología debe tratarse ya que predispone al paciente a sufrir cáncer, torsión testicular y hernias inguinales.
Varicocele
Se podría definir de forma sencilla como la aparición de varices en los testículos. Se presenta cuando existe una dilatación de las venas del cordón espermático en la zona escrotal. Suele ser más común en el testículo izquierdo y estar acompañado de disminución del tamaño testicular.
En muchas ocasiones, el varicocele es asintomático, pero como factores se pueden presentar dolor en la zona escrotal e infertilidad. Para su diagnóstico, se procede a una exploración física, pudiéndose diferenciar los siguientes grados:
Subclínico: cuando no es observable ni palpable, solo se puede diagnosticar mediante ecografía doppler.
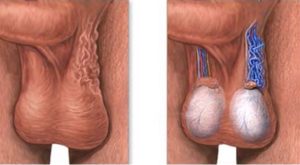
Grado 1: es pequeño y no visible, por lo que se complica su diagnóstico. Es palpable utilizando la maniobra de Valsalva.
Grado 2: tamaño medio y no visible. Se puede palpar sin realizar la maniobra de Valsalva.
Grado 3: su gran tamaño hace posible el diagnóstico sin necesidad de que el facultativo palpe al paciente.
En caso de que exista la sospecha de varicocele pero no se detecte mediante palpación, se podría realizar una ecografía para localizarlo.
El tratamiento para el varicocele debe ser analgésicos para el dolor e intervención quirúrgica (varicocelectomía) si se ve comprometida la fertilidad.
El varicocele afecta a la fertilidad aumentando la temperatura testicular. De esta forma, se ve comprometida la espermatogénesis, y se pueden alterar los parámetros del seminograma, afectando a la concentración, movilidad y morfología espermáticas. Además, el aumento de temperatura en la zona escrotal, produce un aumento en la fragmentación del ADN espermático.
Orquitis
Se da al producirse una inflamación testicular, que puede ser uni o bilateral. Su origen se debe principalmente a factores infecciosos, como enfermedades de transmisión sexual, tuberculosis, brucelosis y sobre todo, el virus de las paperas.
Entre sus síntomas destacan los propios de una infección, como el dolor y la fiebre, pero además, pueden aparecer hematospermia, hinchazón testicular, secreción anormal del pene y disminución de la libido.
Se diferencian dos fases. La primera es la fase aguda, que produce fiebre, dolor y aumento testicular. Si no se trata, se pasa a la fase crónica, en la que se produce atrofia testicular y continua el dolor.
Para su diagnóstico, se realiza una exploración física y se recomienda un análisis de orina y seminograma para buscar patógenos. También se puede realizar una ecografía para descartar una torsión testicular.
El tratamiento básico sería la administración de antiinflamatorios y antibióticos o antivirales, según el patógeno que la cause, así como guardar reposo con elevación de la bolsa escrotal.
Existen casos en los que la fertilidad del varón se ve afectada, ya que se produce un aumento de temperatura de los testículos, afectando a la espermatogénesis, llegando a producir azoospermia secretora en casos de atrofia testicular. Por tanto, la alteración de los parámetros seminales tras sufrir una orquitis, plantean las técnicas de reproducción asistida como tratamiento para estos pacientes.
Hidrocele
Se produce por un acumulo excesivo de líquido entre el testículo y la bolsa escrotal. Suele ser común en recién nacidos y en los adultos tres una infección o lesión del escroto. Normalmente, se elimina sin tratamiento y no suele ser muy doloroso. Sin embargo, puede estar relacionado con otras patologías más graves, que afectan a la fertilidad, como por ejemplo una epididimitis, tumores o hernias inguinales.
Origen genético
Existen numerosas alteraciones genéticas que comprometen la fertilidad masculina, como el síndrome de Noonan, Swyer o Klinefelter y microdeleciones del cromosoma Y entre otros, que serán descritos más ampliamente en el apartado factores genéticos.
