Antes de hablar sobre las diferentes malformaciones uterinas, sería recomendable saber que es el útero. Pues bien, el útero es un órgano hueco y muscular, formado por tres capas diferentes; la serosa, el miometrio y el endometrio. Esta última capa, es mucosa y cíclica, renovándose con cada ciclo ovulatorio, y es en ella donde se implanta el embrión.
Anatómicamente, diferenciamos dos partes, el cuerpo uterino, que corresponde al órgano en sí. Este cuerpo uterino está conectado a las trompas de Falopio. La otra parte del útero, el cérvix o cuello, es la que conecta el interior del órgano con la vagina.
Embriológicamente, el útero comienza a formarse en la sexta semana del desarrollo embrionario. Es a partir del conducto de Müller, más específicamente, por su fusión, lo que origina la formación del útero, trompas de Falopio y parte de la vagina. Por tanto, cualquier alteración en este punto puede acarrear diferencias anatómicas que acaben por afectar a la fertilidad de la mujer.
Las malformaciones uterinas suelen ser difíciles de diagnosticar, normalmente esto ocurre cuando la mujer está buscando embarazo y al no conseguirlo se somete a un estudio de fertilidad. Si bien, su epidemiología es más común de lo que cabría esperar, la suelen presentar el 5,5-6,7% de las mujeres, el 7,3-8% de las mujeres estériles y el 13,3-16,7% de las mujeres con abortos de repetición.
Las malformaciones uterinas presentan una patología bien definida, pero sin embargo, su etiología es más desconocida y parece presentar un patrón multifactorial, debido a causas genéticas, factores ambientales y alteraciones endocrinas.
Para poder relacionar las malformaciones uterinas con su pronóstico y tratamiento clínico, es necesario poder clasificarlas, para que exista un criterio común. Es por ello que se presentan diferentes clasificaciones para diferenciar y determinar las malformaciones uterinas.
Las primeras clasificaciones de las anomalías del tracto genital femenino se comienzan a realizar a mediados del siglo XIX, presentadas por Foerster, von Rokitansky y Cruveilhier. Años más tarde, en 1979, Buttram y Gibbons plantearon la primera clasificación que solo hacía referencia a las anomalías müllerianas que afectaban al útero.
Ya en 1988, la Sociedad Americana de Fertilidad (ASF), la actual ASRM (Sociedad Americana de Medicina Reproductiva) publicó una clasificación que fue la más usada, hasta que se comenzaron a descubrir nuevas patologías no recogidas en ella.
Ya en el siglo XXI, se presentaron dos nuevas clasificaciones. La primera de ellas, en 2004, propuesta por Pedro Acién y colaboradores, basada la clasificación en el origen embriológico de los órganos que forman el sistema genital y urinario en la mujer.
La segunda, propuesta por Peter Oppelt y colaboradores, en 2005, que clasificaba de forma independiente los diferentes órganos del sistema reproductor.
Por último, en 2013, Grigoris F. Grimbizis, lideró un proyecto común entre la Sociedad Europea de Reproducción Humana y Embriología (ESHRE) y la Sociedad Europea para la Endoscopia Ginecológica (ESGE) para realizar un consenso de clasificación para las anomalías del tracto genital femenino.
En este caso, la clasificación se basa en la anatomía del útero, formándose diferentes grupos según las desviaciones anatómicas que provengan de un mismo origen embriológico. También se clasifican las anomalías de la vagina y cérvix de forma independiente.

En esta clasificación se diferencian 6 tipos diferentes de anomalías uterinas, más la categoría de útero normal.
-Clase U0 (útero normal):
Es el considerado como normal, y se utiliza para poder describir el resto de anomalías.
-Clase U1 (útero dismórfico):
En este caso, el contorno externo del útero es normal, pero presenta anomalías en el interior, se excluyen los septos. Esta anomalía causa mayor tasa de abortos, aunque si se trata quirúrgicamente, aumentan la posibilidades de conseguir un embarazo a término.
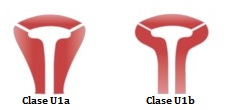
Podemos diferenciar tres subclases:
- Clase U1a (útero en forma de T): presenta cavidad uterina estrecha debido a un engrosamiento de las paredes laterales del útero.
- Clase U1b (útero infantil): también presenta una cavidad uterina estrecha, pero no es debido al engrosamiento de las paredes del útero.
- Clase U1c: resto de anomalías que deforman la cavidad interna, siempre que no representen una indentación mayor al 50% del grosor de la pared uterina (sería considerado como septo).
-Clase U2 (útero septo):
Se debe a una mala absorción del septo medio. Son aquellos úteros que presentan un contorno externo normal y una indentación interior superior al 50% del espesor de la pared uterina. El septo puede dividir el interior del útero en dos, llegando incluso a dividir el cérvix y vagina. Las mujeres que presentan este tipo de útero, suelen presentar una tasa de aborto mucho más elevada, pero pueden ser tratadas mediante intervención histeroscópica, ayudando a mejorar su capacidad de lograr el embarazo a término.
Se diferencian dos tipos de úteros septos:
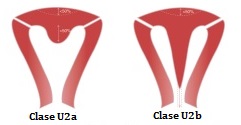
- Clase U2a (útero septo parcial): el septo divide el útero, pero no llega al orificio del cérvix.
- Clase U2b (útero septo completo): se da cuando el septo divide totalmente la cavidad uterina hasta el cérvix.
-Clase U3 (útero bicorporal):
Su origen proviene de un error en la fusión de los conductos de Müller, que originan un contorno externo irregular, causada por una indentación externa que supera el 50% del espesor de la pared uterina. La indentación puede dividir parcial o totalmente el útero, incluso extendiéndose al cérvix y vagina. Este tipo de útero no parece afectar a la fertilidad de la mujer, pero sí a la capacidad de gestación.

Se diferencian tres subclases:
- Clase U3a (útero bicorporal parcial): la indentación divide el útero en dos, sin llegar al orificio del cérvix.
- Clase U3b (útero bicorporal completo): la indentación llega hasta el orificio del cérvix. Suele estar asociado a anomalías del cérvix y vagina.
- Clase U3c (útero bicorporal septado): su origen se debe a una mala fusión de los conductos de Müller y la mala absorción del septo medio. La indentación presenta una zona con engrosamiento de la pared uterina, que forma un septo. Estas pacientes pueden ser operadas por histeroscopia para reseccionar el septo.
-Clase U4 (hemi-útero):
Se produce por el defecto en uno de los conductos de Müller, que al fusionarse forman el útero completo. De esta forma, se produce una hemi-cavidad uterina funcional.
La fertilidad de estas mujeres radica en la dificultad para mantener la gestación, debido a que es más probable que sufran abortos espontáneos en primer y segundo trimestre, así como nacimiento de prematuros. Si bien, al someterse a reproducción asistida, si que se observa una menor tasa de embarazo clínico.

Se diferencian dos subclases:
- Clase U4a (hemi-útero con cavidad rudimentaria funcional): presenta un cuerno funcional comunicante o no.
- Clase U4b: (hemi-útero sin cavidad rudimentaria): presenta un cuerno contralateral no funcional o ausencia o aplasia de la parte contralateral, sin cuerno rudimentario.
-Clase U5 (útero aplásico):

Se produce por un defecto en la formación del útero con ausencia completa o unilateral de una cavidad uterina desarrollada. En estos pacientes se debería investigar si presentan además el síndrome de MRKH. Se diferencian dos subclases:
- Clase U5a (útero aplásico con cavidad rudimentaria funcional): presentan cuerno funcional uni o bilateral.
- Clase U5b (útero aplásico sin cavidad rudimentaria funcional): suele presentar remanentes uterinos o aplasia uterina completa.
-Clase U6 (casos inclasificados):
Pueden darse casos con cambios sutiles, infrecuentes o combinados que hagan imposible su clasificación en una de las clases descritas anteriormente. Como ejemplo podemos destacar la presencia de tejido mülleriano ectópico.
Esta clasificación, además describe las diferentes anomalías cervicales y vaginales que se pueden presentar:
Subclases cervicales:
- Subclase C0 (cérvix normal): define el cuello del útero normal, facilitando así la descripción de las diferentes anomalías.
- Subclase C1 (cérvix septado): se incluyen los defectos originados por una mala absorción a nivel cervical. El cérvix presenta presencia externa normal, pero con un septo en el interior.
- Subclase C2 (cérvix doble): se produce por una mala fusión cervical, presentando de esta forma dos cuellos uterinos diferentes que pueden estar parcial o totalmente divididos.
- Subclase C3 (aplasia cervical unilateral): se origina por un desarrollo cervical unilateral con la parte contralateral formada parcialmente o ausente.
- Subclase C4 (aplasia cervical): se da cuando no existe tejido cervical, o este es muy rudimentario. Producen alteraciones obstructivas.
Subclases vaginales:
- Subclase V0 (vagina normal): define a la vagina normal para facilitar la descripción de las anomalías que pueda presentar.
- Subclase V1 (septo vaginal longitudinal no obstrutivo): vaginas asociadas a útero septo o bicorporal con cérvix doble o septo.
- Subclase V2 (septo vaginal longitudinal obstructivo): hace referencia a vaginas que presentan algún tipo de obstrucción.
- Subclase V3 (septo vaginal transverso y/o himen imperforado): vaginas que presentan en su mayoría un septo vaginal transverso.
- Subclase V4 (aplasia vaginal): vaginas que presentan aplasia vaginal completa o parcial debida a defectos de fusión.
Si quieres conocer otras afecciones que afectan al útero, puedes hacerlo siguiendo el siguiente enlace:
Bibliografía:
- Buttram, V.C. Jr. and Gibbons, W.E. (1979) Mullerian anomalies: A proposed classification (an analysis of 144 cases). Fertility and Sterility, 32, 40-46.
- Sotirios H. Saravelos, Karen A. Cocksedge, Tin-Chiu Li, Prevalence and diagnosis of congenital uterine anomalies in women with reproductive failure: a critical appraisal, Human Reproduction Update, Volume 14, Issue 5, September-October 2008, Pages 415–429.
- Acién P, Acién M, Sánchez-Ferrer M. Complex malformations of the female genital tract. New types and revision of classification. Hum Reprod. 2004 Oct;19(10):2377-84.
- Oppelt P, Renner SP, Brucker S, Strissel PL, Strick R, Oppelt PG, Doerr HG, Schott GE, Hucke J, Wallwiener D, Beckmann MW. The VCUAM (Vagina Cervix Uterus Adnex-associated Malformation) classification: a new classification for genital malformations. Fertil Steril. 2005 Nov;84(5):1493-7.
- Grigoris F. Grimbizis, Stephan Gordts, Attilio Di Spiezio Sardo, Sara Brucker, Carlo De Angelis, Marco Gergolet, Tin-Chiu Li, Vasilios Tanos, Hans Brölmann, Luca Gianaroli, Rudi Campo, The ESHRE/ESGE consensus on the classification of female genital tract congenital anomalies, Human Reproduction, Volume 28, Issue 8, August 2013, Pages 2032–2044.

Leave a Reply