Alteraciones de la ovulación
Son numerosos los factores que afectan a la ovulación en la mujer, la mayoría tienen un origen hormonal. Estos pueden actuar ocasionando la pérdida total de la ovulación o disminuyendo sus ciclos ovulatorios.
Hiperprolactinemia
La prolactina es la hormona encargada de regular la secreción de leche materna. Esta hormona, aumenta sus niveles de forma natural durante la gestación y la lactancia, disminuyendo la producción de hormonas sexuales y ocasionando anovulación. Este sería un mecanismo natural que presenta el cuerpo humano para evitar una gestación cuando la madre tiene un bebé lactante, aunque no es 100% fiable. Por tanto, niveles altos de esta hormona en un periodo diferente a la gestación o lactancia, pueden dificultar la consecución de un embarazo.
Esta hiperprolactinemia puede ser causada además de por la gestación y lactancia, por el estilo de vida; estrés y la ansiedad, insomnio, ejercicio físico, otras enfermedades como el hipotiroidismo o síndrome de ovarios poliquísticos y la ingesta de medicamentos hormonales, antihipertensivos, antidepresivos, etc.
Existen tratamientos eficaces para tratar esta alteración de la prolactina (bromocriptina y cabergolina), pero una vez se consiga la gestación, se recomienda dejar el tratamiento para evitar que afecte al desarrollo fetal. En casos en los que se desarrollen tumores benignos (prolactinomas), se podrían extirpar mediante intervención quirúrgica.
Hipotiroidismo 
Un mal funcionamiento del tiroides, puede provocar una disminución de las hormonas que secreta, entre ellas la tirotrofina (TSH) y la tiroxina libre (T4), haciendo más lento el metabolismo. Estas hormonas, a su vez, interactúan con las hormonas sexuales, como la progesterona y los estrógenos, que en última instancia, afectan a la LH, hormona encargada de producir la ovulación. Por tanto, si los niveles de hormonas tiroideas están alterados, se puede producir la anovulación, imposibilitando así la gestación. Además, niveles subóptimos de estas hormonas tiroideas, pueden causar complicaciones como parto prematuro y aumento de riesgo de aborto espontáneo.
Para tratar el hipotiroidismo, a los pacientes se le debe administrar hormonas tiroideas sintéticas, como la levotiroxina, recomendable tomar en ayunas.
Hipertiroidismo
Es una hiperactividad de la tiroides, que causa que el metabolismo se acelere, produciendo una liberación excesiva de hormonas tiroideas.
En las mujeres, altos niveles de hormonas tiroideas provocan desajustes en las hormonas sexuales, produciendo variaciones en el ciclo ovárico, como anovulación y amenorrea.
Si bien, cabe destacar, que una vez tratado el hipertiroidismo, normalmente con medicamentos antitiroideos o en algunos casos con yodo radiactivo (para extirpar partes de la glándula o por completo), se vuelve a recuperar la función del tiroides.
Por último, dentro del hipertiroidismo, cabe destacar la enfermedad de Grave, caracterizado por desarrollar anticuerpos receptores de TSH que estimulan el crecimiento de la glándula tiroidea, provocando una superproducción de hormonas de esa glándula. Esta enfermedad, presente en el 70% de los casos de hipertiroidismo, debe ser considerada como una enfermedad autoinmune.
Hipogonadismo hipogonadotropo (amenorrea hipotalámica)
Se produce cuando existen enfermedades que afectan al funcionamiento del hipotálamo. Esta glándula se encarga de sintetizar la hormona reguladora de la secreción de gonadotropinas (GnRH), que actúan sobre la hipófisis para controlar la producción de FSH y LH. Este hipogonadismo, por tanto afecta a la fertilidad disminuyendo la producción de estas hormonas (FSH y LH) que intervienen en la formación de gametos y la regulación del ciclo ovárico.
Su origen puede ser muy diverso, debido a factores genéticos, como el síndrome de Kallman, por traumatismos craneoencefálicos, por infecciones debidas a meningitis o tumores hipotalámicos.
Síndrome de ovario poliquístico (SOP)
Este síndrome es la afección endocrina más frecuente en mujeres en edad reproductiva. Su aparición es de origen multifactorial, pudiendo tener causas genéticas o ambientales.
Las pacientes que sufren SOP, presentan problemas ovulatorios, debido a que su organismo produce una mayor cantidad de andrógenos, que afectan a la liberación del óvulo, impidiendo que maduren y acaben formando quistes dentro del ovario.
Además de la anovulación, suelen presentar hiperandrogenismo. También pueden presentar obesidad en al menos un 30% de los casos y la resistencia a la insulina.
Para diagnosticar la enfermedad, la paciente debe presentar al menos dos de los 3 signos siguientes:
–Oligoovulación o anovulación.
-Signos clínicos o bioquímicos de hiperandrogenismo.
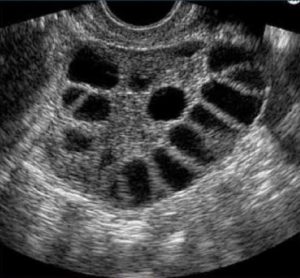 -Ovarios poliquísticos (cuando ecográficamente los ovarios presentan más de 12 folículos de 2 a 9 mm de diámetro, en disposición de collar de perlas, o que al menos un ovario, presente un aumento de más de 10 ml del volumen ovárico normal).
-Ovarios poliquísticos (cuando ecográficamente los ovarios presentan más de 12 folículos de 2 a 9 mm de diámetro, en disposición de collar de perlas, o que al menos un ovario, presente un aumento de más de 10 ml del volumen ovárico normal).
Como tratamiento para el SOP se debe optar primero por un estilo de vida sana, con una dieta equilibrada, en caso de presentar un IMC superior a 25. El uso de anticonceptivos y antidiabéticos como la metformina pueden ayudar a recuperar la función ovárica, produciendo ovulaciones de forma natural. Si este tratamiento no consigue buenos resultados, se deberían realizar técnicas de reproducción asistida como la inseminación artificial o fecundación in vitro, utilizando siempre bajas dosis hormonales durante la estimulación ovárica.
Insuficiencia hipofisaria
Este trastorno no es muy frecuente, pero afecta a la fertilidad ya que la producción de hormonas sexuales que regulan la formación de gametos y el ciclo ovárico se ven afectadas.
Su origen también puede ser multifactorial, debido a mutaciones en diversos genes. Otros factores pueden ser causas adquiridas orgánicas, como el síndrome de Sheehans, radiaciones terapéuticas a tumores, o por causas adquiridas disfuncionales, como la anorexia, bulimia o causada por exceso de deporte.
Insuficiencia ovárica precoz (IOP)
Consiste en la falta de ovulación y la pérdida de las funciones endocrinas de los ovarios en mujeres menores de 40 años.
Diferenciamos dos tipos de IOP desde un punto de vista clínico; esporádicas, que normalmente suelen recuperar la funcionalidad, y las familiares, con origen genético. Además del origen genético, la IOP puede aparecer por un número inicial de folículos bajo, por atresia folicular acelerada, exposición a radio o quimioterapia, defectos metabolómicos (hemocromatosis) y enfermedades autoinmunes, como la enfermedad de Grave.
El tratamiento para la IOP sería someter a la paciente a una estimulación ovárica para realizar un ciclo de FIV-ICSI, pero solo suele ser recomendable cuando la edad de la paciente no supera los 40 años, ya que el número de ovocitos a extraer suele ser muy bajo. Como última opción se podría plantear la donación de óvulos.
Insuficiencia del cuerpo lúteo
El origen puede ser ovárico (limitando la producción de progesterona) o causada por enfermedades de causa tiroidea o por la hiperprolactinemia.
Una baja concentración de progesterona evita la formación de un buen endometrio donde el embrión pueda implantarse, por tanto, esta insuficiencia evita la gestación.
